Mal eben einen Termin beim Arzt in der Nähe machen – vor allem im ländlichen Raum keine Selbstverständlichkeit. Das liegt nicht zuletzt daran, dass sich fernab von Ballungszentren immer weniger junge Mediziner niederlassen: Während sich in München oder Hamburg die Arztpraxen aneinanderreihen, stehen in manchen ländlichen Regionen erst einmal lange Anfahrten zum nächsten Doktor des Vertrauens an.
Es darf nicht sein, dass die ambulante Versorgung der Menschen im Land so unterschiedlich ausgeprägt ist. Die Politik hat das Problem erkannt – doch wie sieht die Lösung aus?
1. Regionale Zuschläge: Anreize schaffen
Die Politik ist bereits auf dem richtigen Weg: Die Absicht, regionale Zuschläge für Ärzte in ländlichen Räumen zu zahlen, ist im Koalitionsvertrag festgehalten. Was aber verstehen wir unter dem pauschalen Begriff „ländlicher Raum“? Hier ist eine weitere Differenzierung notwendig: Es geht zum einen um medizinisch unterversorgte oder von Unterversorgung bedrohte Planungsbereiche, zum anderen um in diesen Regionen unterrepräsentierte Arztgruppen.
Eine Möglichkeit, um dort finanzielle Anreize für betroffene Arztgruppen zu bieten, wäre es, diese – in gewissen Grenzen – aus der bisherigen Vergütungslogik herauszunehmen. Die TK schlägt vor, in entsprechend definierten Gebieten vertragsärztliche Leistungen wieder als Einzelleistungen zu vergüten. Eine Mengenbegrenzung würde hierbei entfallen. Diese Ausnahmeregelung sollte auf zehn Jahre befristet werden, um aktuellen Entwicklungen Rechnung tragen zu können – Stichwort „Planungssicherheit“.
Vergütung der Leistungen ohne Mengenbegrenzung
Diese Lösung schafft für in bestimmten Regionen unterrepräsentierte Arztgruppen einen starken Anreiz, sich dort niederzulassen. Sie erhielten die Sicherheit, dass alle von ihnen erbrachten Leistungen voll vergütet werden – teilweise sogar höher als anderswo.
Damit die entsprechenden Leistungen dieser Mediziner nicht mehrfach bezahlt werden, müssten allerdings die Leistungen der betroffenen Arztgruppen vorab aus der morbiditätsbedingten Gesamtvergütung für die jeweiligen Planungsbereiche herausgerechnet werden. Auch sollte eine Förderung mit regionalen Zuschlägen an entsprechende Abschläge in überversorgten Gebieten gekoppelt sein.
2. Stärkung der Sprechenden Medizin
Fakt ist auch: Nicht nur die Erreichbarkeit des nächsten Arztes ist entscheidend für eine bessere Versorgung, sondern auch das Arzt-Patienten-Gespräch selbst. Knapp acht Minuten – so lange dauert hierzulande eine Untersuchung beim Arzt im Schnitt. Damit steht Deutschland im internationalen Vergleich nicht besonders gut da: Spitzenreiter Schweden kommt auf etwa die dreifache Zeitspanne, in der Patienten von Medizinern untersucht und beraten werden.
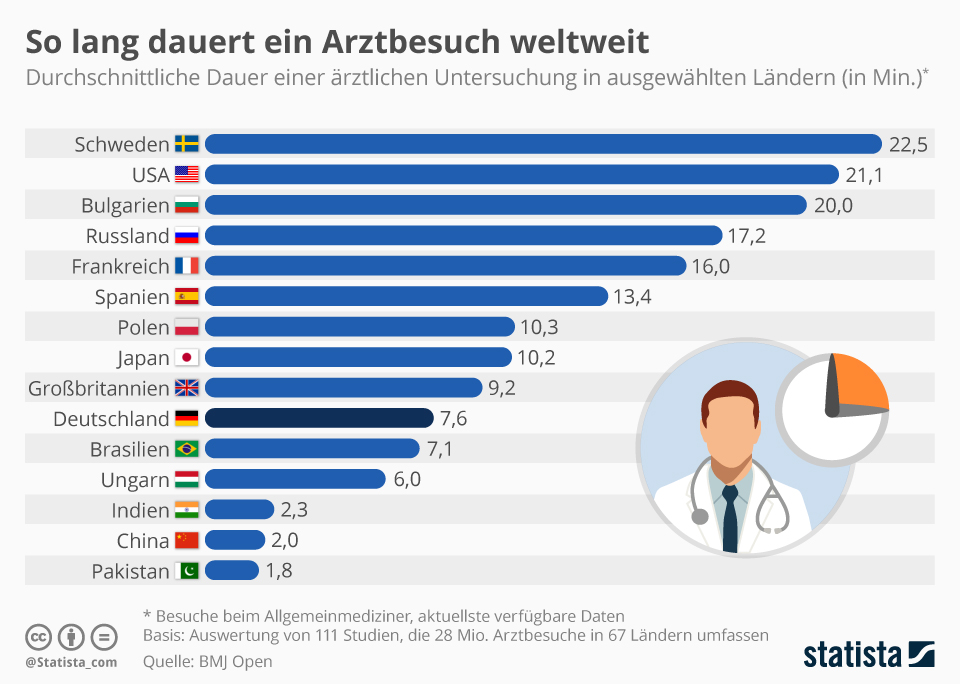
Der durchschnittliche Patient ist heute aufgeklärt und selbstbewusst. Er fordert ein Gespräch auf Augenhöhe, was wiederum Vertrauen schafft – doch dafür braucht es mehr Raum als 7,6 Minuten. Es gilt, gemeinsam mögliche Behandlungen und Therapien zu erörtern: Genau das versteht man unter „Sprechender Medizin“.
Ist der Patient in die ärztliche Entscheidung mit eingebunden, trägt dies entscheidend zu Therapietreue, Behandlungserfolg und Patientenzufriedenheit bei.
Patientenorientierte Versorgung als gemeinsames Ziel
Die TK fordert seit Langem eine Stärkung der Sprechenden Medizin. Diese kann gelingen, indem beispielsweise Arzthelfer und Sprechstundenhilfen mehr Aufgaben übernehmen, die den Arzt entlasten und mehr Zeit für den Patienten frei räumen.
Um solche Aufgabenverlagerungen zu ermöglichen und entsprechend honorieren zu können, muss die Politik die notwendigen rechtlichen Rahmenbedingungen schaffen. Auch wenn der Hausarzt den Patienten zum zuständigen Facharzt weitervermittelt, ist dies ein Mehraufwand, der berücksichtigt werden muss. Der Koalitionsvertrag sieht vor, dies als „koordinierende Leistungen“ bei der Sprechenden Medizin mit zu berücksichtigen. Das begrüßt die TK ausdrücklich.
Am Ende steht ein gemeinsames Ziel: eine leistungsgerechte und patientenorientierte Versorgung.
![]()